La réutilisation de techniques et d’idées, découvertes puis perdues ou oubliées pour être ensuite remises en lumière est au final pas si rare, dans le domaine des sciences en général, et dans le domaine médical en particulier. Ce petit billet nous a ainsi été suggéré par l’actualité sur le COVID-19. Récemment en effet, on apprenait qu’une piste envisagée pour la lutte contre le coronavirus consistait à tenter d’exploiter une sérothérapie.
La sérothérapie : un peu d’histoire
L’histoire de la sérothérapie commence à la fin du XIXème siècle alors que le monde scientifique a enfin mis en évidence le lien entre micro-organismes et maladies infectieuses. On ne dispose pas encore de traitement antibiotique, l’asepsie dans les milieux hospitaliers est encore balbutiante (cf. infra) et bien qu’Edward Jenner (1749-1823) ait mis au point un procédé de protection efficace contre la variole qu’il a nommé « vaccination », il ne l’a fait que sur la base d’observations empiriques sans en comprendre pleinement le mécanisme.

Edward Jenner – le livre à droite rappelle la découverte de son procédé de vaccinaton
Jenner a « simplement » constaté que les personnes trayant des vaches atteintes d’une forme bovine et peu virulente de la variole (la vaccine) contractaient très rarement la variole humaine. La vaccine pouvant se transmettre à l’homme, elle ne provoquait qu’une éruption de vésicules chez l’hôte humain. Jenner a donc eu l’idée de prélever du liquide dans lesdites vésicules et de l’injecter à l’homme, lui conférant ainsi une résistance à la variole. A l’époque l’affaire fait grand bruit puisque la maladie est alors un véritable fléau, avec une forte létalité (pourcentage de morts sur la totalité de la population atteinte) d’au minimum 30% (pour comparaison le COVID19 serait plutôt de l’ordre de 2 à 3%). L’Angleterre rend obligatoire la vaccination des enfants par la méthode de Jenner dès 1853. La France suivra avec un peu de retard en 1902.
La découverte des toxines bactériennes
Le succès de la méthode de Jenner est totalement empirique et n’a pas réellement d’explication scientifique. La mise en évidence du rôle des microbes dans l’apparition des maladies infectieuses (cf. infra) change la donne et l’élucidation du mode d’action de ces micro-organismes sur le corps humain offre de nouvelles perspectives pour le traitement des maladies infectieuses. En particulier, dès 1888, Emile Roux (1853-1933) et Alexandre Yersin (1863-1943), de l’équipe de Pasteur (1822-1895) à Paris, publient leurs travaux sur le bacille diphtérique (bacille de Klebs-Loeffler) dont ils démontrent que l’action pathogène est liée à la production par la bactérie d’une toxine qu’ils isolent. En 1890, un médecin danois, Knud Helge Faber (1862-1956) montre qu’il en est de même pour le bacille tétanique (bacille de Nicolaïer).
De fait l’idée de se servir de toxine bactérienne pour conférer une résistance à la maladie à laquelle est est associée est rapidement testée : Emil Behring (1854-1917) et Shibasaburo Kitasato (1853-1931) du laboratoire de Koch (1843-1910) à Berlin montrent que pour l’une et l’autre maladie, des cobayes ayant reçu en injection la toxine correspondante complexée à des composants iodés (pour l’inactiver), développent une immunité contre la maladie. Mieux encore, des deux chercheurs isolent dans le sérum du sang de ces animaux un composé désigné sous le terme d’antitoxine (nous dirions maintenant un anticorps) et manifestement responsable de la résistance constatée.
La naissance de la sérothérapie
Une course s’engage alors entre l’équipe de Behring et celle de Pasteur afin de vérifier si ces antitoxines ne constitueraient pas un moyen efficace pour sauver des vies. En 1894 les deux équipes réalisent des essais cliniques sur des malades atteints de diphtérie et publient leurs résultats montrant qu’effectivement la méthode est efficace. La communication française au congrès d’hygiène de Budapest est reçue avec enthousiasme et est généralement plus remarquée, mais Allemands comme Français ont bel et bien mis au point une nouvelle technique de sérothérapie, aussi nommé sérum thérapie.

De l’antitoxine au sérum qui sauve
La publication française est signée Emile Roux, Louis Martin (1864-1946) et Auguste Chaillou (1866-1915). Elle utilise un sérum préparé à partir de chevaux inoculés par la toxine diphtérique inactivée. Leur essai clinique mené à l’hôpital des Enfants Malades montre que l’injection de sérum contenant l’antitoxine permet de passer d’un taux de mortalité témoin de 60% à seulement 25% en cas de traitement par le sérum !
Dès lors largement utilisée, la sérothérapie antidiphtérique va permettre de sauver des millions de vies le temps qu’un le vaccin soit enfin disponible. Ce dernier sera mis au point en 1923 à l’institut Pasteur par Gaston Ramon (1886-1963). Ramon est vétérinaire de formation. Il travaille à l’institut Pasteur dans l’unité de production de sérum de Garches où il inocule les chevaux. Il a l’idée d’inactiver la toxine diphtérique avec du formol et de traiter l’ensemble à la chaleur pour obtenir une « anatoxine diphtérique » qui est inoffensive mais confère une immunité contre la maladie. Le vaccin anti-diphtérie est né !
Des applications pendant la Grande Guerre
Si la sérothérapie gagne ses lettres de noblesses en temps de paix, elle fait aussi parler d’elle en temps de guerre. La Grande Guerre, surtout lors de la transition du conflit vers les tranchées, met quotidiennement les soldats du front à la merci de divers agents pathogènes. La pénétration de germes dans l’organisme est facilitée par les nombreuses blessures que reçoivent les combattants et le manque de protocoles efficaces pour tuer le microbe au niveau des plaies (il faudra attendre pour cela la méthode Carrel-Dakin, mais c’est une autre histoire).
Parmi les germes pathogènes, un des plus dangereux est le Clostridium tetani responsable du tétanos. La maladie se traduit par un atteinte du système nerveux conduisant à des paralysies musculaires et à la mort dans au moins 50% des cas. Face à la recrudescence de morts par tétanos, l’utilisation de la sérothérapie s’impose rapidement (d’autant qu’Emile Roux fait partie du conseil d’hygiène de l’armée). Pratiquée peu de temps après la blessure, l’injection de sérum antitétanique montre une très bonne efficacité pour éviter le développement de la maladie. La fiche de blessé français est complétée par une mention dédiée à l’administration de sérum antitétanique.
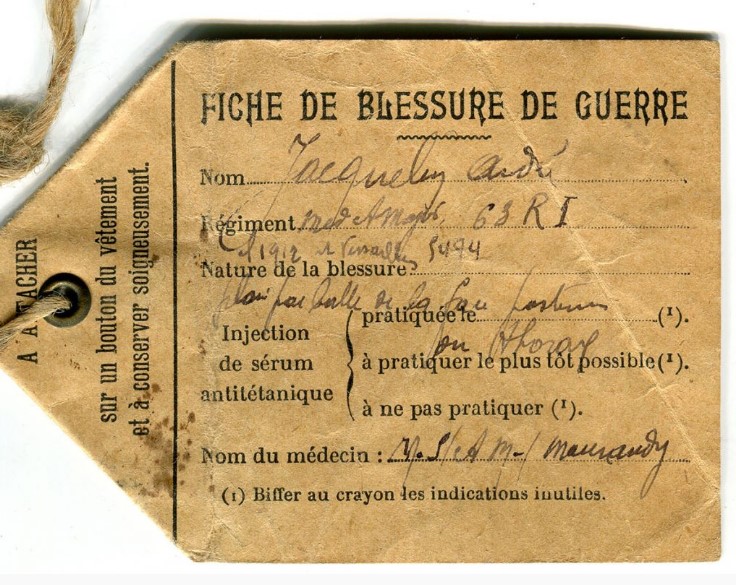
Fiche de blessé (crédit photo : France Culture)
Là encore, le vaccin ne sera mis au point que dans les années 20 sur la base des travaux de Gaston Ramon.
Et maintenant ?
Le parallèle tétanos/diphtérie avec la situation COVID19 actuelle est assez marquant : l’agent pathogène est connu mais on ne dispose pas de méthode de lutte montrant une efficacité prouvée. La mise au point d’un vaccin n’est pas prévisible à court terme. Dans ces conditions, envisager une sérothérapie, dirigée certes pas contre une toxine mais contre des motifs de la capside virale parait une alternative envisageable, le temps de disposer d’une méthode de protection/prévention efficace et durable.
De la réutilisation des bonnes idées : la reconstruction de nez
La tentative de ré-utilisation d’une sérothérapie face à un nouveau pathogène est l’occasion de souligner plus largement qu’une technique efficace est susceptible de ré-émerger dans le champs médical au gré des situations et des besoins.
On peut ainsi évoquer le cas de l’utilisation d’une technique de chirurgie reconstructrice mise au point par Gaspare Tagliacozzi (1545-1599). Né à Tagliacozzo (son vrai nom est Gaspare Trigambe, mais il est connu sous le nom de son village d’origine), il fait ses études de chirurgie à Bologne et y est diplômé en 1560. En 1570, il se voit confier une chaire de chirurgie dans la même université.
L’université de Bologne, il faut le souligner, est depuis le XIIIème siècle, un acteur majeur de la chirurgie renaissante à travers sa participation à la « nouvelle école de chirurgie d’Italie du Nord ». Y ont étudié et enseigné de grands noms de la discipline tels que Hugues de Lucques (?-1250), Théodoric Borgognoni (1205-1298), Guillaume de Saliceto (v.1210-v.1280) ou encore Mondino de Luzzi (v.1270-1326), rénovateur de l’anatomie à Bologne et auteur en 1316 de l’Anathomia corporis humani, ouvrage considéré comme le premier exemple d’un manuel de dissection moderne.

Mondino de Luzzi dirigeant une dissection
A l’époque de Tagliacozzi, l’université de médecine de Bologne est toujours aussi novatrice et c’est dans ce contexte que le chirurgien invente et expérimente une méthode de réfection du nez.
Le problème qui se pose est que la mise en place d’un greffon issu d’un morceau de peau du patient échoue en général par manque de vascularisation. Le greffon non vascularisé se dessèche et tombe. Tagliacozzi a l’idée de confectionner le greffon dans la peau du bras et de le laisser en « nourrice ». Pour ce faire, il délimite un rectangle de peau et ne sectionne le greffon que sur trois cotés, le dernier restant attaché au bras qui assure de fait sa vascularisation. Les cotés sectionnés sont cousus sur le nez et Tagliacozzi invente une sorte de harnais destiné à maintenir le bras du patient près de son visage.

Dispositif de contention du bras du malade mis au point par Tagliacozzi
Lorsqu’après quelques jours, une vascularisation s’est développée des régions périphériques du nez vers le greffon, Tagliacozzi détache le dernier coté du greffon et fini de façonner un nez convenable à son patient. Exposé dans son ouvrage « de curtorum chirurgia per insitionem » (textuellement « la chirurgie des raccourcissements par l’incision ») en 1597, sa méthode est adoptée par plusieurs praticiens.
Là où l’histoire se rattache à celle de la sérothérapie et du Covid19, c’est que la technique de greffe de Tagliacozzi sera réutilisée largement lors de la guerre de 14-18 sous le nom de « greffe à l’italienne ». Il s’agira à ce moment de rendre à des blessés de la face, qu’on appellera ensuite des « gueules cassées », un visage et donc une vie sociale. La technique est rigoureusement identique à celle de la Renaissance, au delta près du harnais de contention qui est modernisé.

Harnais de contention utilisé pendant la Grande Guerre pour la « greffe à l’italienne »
Si la réutilisation d’une bonne idée peut relever de la redécouverte d’une idée qui avait en son temps fait ses preuves, il peut aussi résulter d’une évolution naturelle allant dans le sens des avancées médicales. C’est par exemple le cas du nettoyage et la mise en asepsie des plaies.
Le traitement des plaies : de Mondeville à Semmelweiss
Il apparaît comme une évidence de nos jours qu’une plaie doit être désinfectée pour éviter toute pénétration de microbes dans l’organisme, avec les effets néfastes potentiellement associés. Pourtant cette évidence ne découle que de notre connaissance moderne et pas si ancienne du lien existant entre micro-organisme infectieux et maladie (la théorie du germe n’a été formulée par Pasteur qu’en 1878 et les postulats de Koch n’ont été publiés qu’en 1890). Auparavant, faute de comprendre ce qui se passait dans le corps lors d’une maladie infectieuse, il fallait se résoudre à une démarche alliant observation et raisonnement, le tout construit autour d’un corps de principes ou de dogmes admis communément comme véridiques et donc non discutables.
Sur cette base on voit apparaître au Moyen Age, sous l’influence des praticiens de la mouvance arabo-salernitains, une pratique qui va être adoptée largement et perdurer pendant les siècles suivant à savoir le « pus bonum et laudabile » (la suppuration bonne et louable).
Cette pratique se base sur le dogme de la théorie des humeurs formulée par Hippocrate (v.460-377 av. J.C.) et raffinée par Galien (129-v.201) qui suppose que le corps de l’homme est composé de quatre humeurs (sang, flegme, bile, atrabile) à l’image du monde comprenant quatre éléments (air, eau, feu, terre). Le corps sain comporte les quatre humeurs en équilibre, la maladie naît d’un déséquilibre lorsqu’une humeur est excédentaire ou viciée (on parle alors d’humeur peccante).
Alliant cette base théorique à une observation concrète (une plaie suppure avant guérison), les praticiens du Moyen Age déduisent, faute de connaissances suffisantes, non pas qu’une plaie mal nettoyée s’infecte avant guérison, mais que pour guérir une plaie doit suppurer. Cette observation s’accorde avec la théorie des humeurs en cela que le pus est vu comme la preuve tangible d’un mécanisme d’expulsion de l’humeur peccante hors du corps. Dès lors, la mise en place d’éléments dans la plaie tels que mèches ou tentes (petits morceaux de tissus) dans le but de la faire suppurer devient, paradoxalement, un geste médical à visée thérapeutique.

L’homme humoral d’après le Liber de proprietatibus rerum de Barthélémy l’Anglais (v.1200-1272)
Quelques médecins tels que Henri de Mondeville (1260-1320) s’élèvent contre cette pratique mais ils sont peu écoutés et la pratique perdure à travers les siècles. L’asepsie en milieu médical, pendant les interventions et a fortiori dans le cas des plaies ne deviendra très progressivement la règle que sous l’influence de pionniers comme Ignaz Semmeilweis (1818-1865) ou Joseph Lister (1827-1912) et avec la diffusion croissante des travaux de Pasteur et de Koch.
Au final, une bonne idée est rarement définitivement perdue… mais sa mise en pratique peut parfois attendre longtemps.
